深圳新闻网2024年4月3日讯(记者 刘梦婷 通讯员 周子荐)“我喜欢光脚走路,无论在家里的地板,还是室外的土路上,经常会赤脚而行。1年前,我的右脚小脚趾底面不知被什么划伤了皮肤,原本只是简单的皮外伤,伤口处既不流血也不流脓,起初我也不甚在意这个伤口。但是,这个小伤口却一直都没有愈合,最近几个星期伤口反而越来越大!”中山大学附属第七医院(下文简称中山七院)骨科门诊里,王阿姨讲述着自己的病情。
脚底板伤口一年未愈,结果烂到穿洞
王阿姨感觉自己已经受伤了一年的右足小脚趾突然肿胀疼痛,局部红肿明显。几天之后,在小脚趾的侧面出现了新的伤口,黄绿色的脓液从中延绵不断地流出,散发着难闻的味道。
面对这种情况,原本对伤口并不在意的王阿姨才意识到自己必须去医院治疗了。
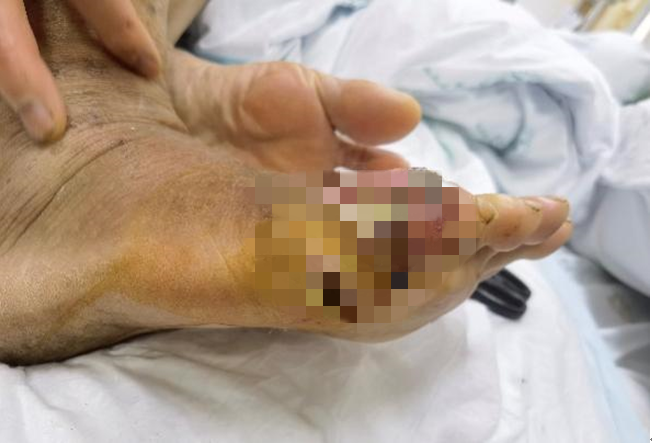
王阿姨术前右足创面,可见伤口内大量脓液流出
听完王阿姨的讲述,显微创伤骨科副主任王东仔细查看她那已经肿大到与大脚趾一样的小脚趾,当即意识到王阿姨的问题不是普通的外伤感染。
“伤口长达一年不愈合,后续出现了更为严重的感染问题绝对另有其因!”
果不其然,王东在详细询问王阿姨的个人疾病史后,了解到她有长达十余年的糖尿病史,这恰恰是导致王阿姨足部伤口迁延不愈的根源所在。
“我的日常饮食习惯非常‘放飞自我’,毫无忌口。”
糖尿病患者易出现的并发症有很多,糖尿病足就是常见的一种。由于长期血糖异常,糖尿病人的末梢神经和末梢血管长期处于异常的内环境之中,很容易发生变性与坏死。当肢体末梢血管大量闭塞时,就容易出现肢体伤口不愈合甚至是肢端坏疽的情况。
骨膜牵张促愈合,一周长出了新肉芽
王阿姨足部所出现的情况是十分典型的糖尿病足症状,因为足部的末梢血供变差而导致伤口不愈合,继而发生伤口感染,又由于抗感染能力下降导致感染进一步加重,加上因为足部的感觉障碍,无法敏锐的感知外界,导致患肢更容易受到损伤,造成更多的伤口。
在了解王阿姨的病情后,王东带领显微创伤骨科团队充分讨论,决定为王阿姨进行“胫骨骨膜牵张+足部清创+NRD引流”手术。
在手术过程中,王东发现王阿姨足部的感染远比想象的严重,已经侵蚀了小脚趾的各节趾骨。经过彻底的清创手术后,足部感染情况暂时得到遏制。
术后一周,王阿姨开始了骨膜牵张治疗。
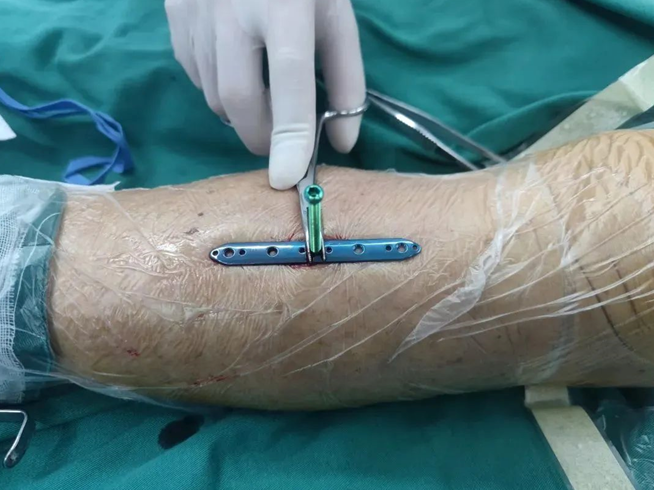
骨膜牵张术
供血不足,是糖尿病足常见的原因,因此糖尿病足治疗方法需将改善血供和创面的处理相结合。骨膜牵张手术是将钢板置入在小腿胫骨内侧的骨与骨膜之间,然后在手术后1-2周通过逐渐加压的方式将骨膜的张力增加(调整空心螺钉而使钢板将骨膜逐步牵离骨面),从而激发人体分泌各种生长因子,促进肢体末梢的微循环血运重建。在末梢血运重建后,既能增强局部的抗感染能力,又能促进伤口愈合。这种手术可诱导糖尿病足下肢微血管网再生,促进足部溃疡愈合,避免截肢,降低糖尿病足人群的整体风险。
据介绍,骨膜是骨表面除关节外所被覆的坚固的结缔组织包膜。在骨端和肌腱附着部位,非常致密地附着在骨上。其他部位的骨膜厚,容易从骨上剥离。
由于感染情况比较严重,管床医生每天都为王阿姨换药。最初的一周,医生每天换药时都发现有大量的脓液从她的右足部小脚趾创面流出,每次打开敷料都是老样子。但是从开始进行骨膜牵张之后,王阿姨的情况逐渐改善:
第一天:创面红肿明显减轻;
第二天:创面脓液渗出明显减少;
第三天:创面无明显脓液渗出,而且术前一直痛觉迟钝的右足部伤口处,终于出现了明显的痛觉;
第五天:原来贯通小趾两个伤口的缺口处长出了新鲜肉芽组织;
第七天:新鲜的肉芽组织填满了原本空荡荡的伤口缺口。
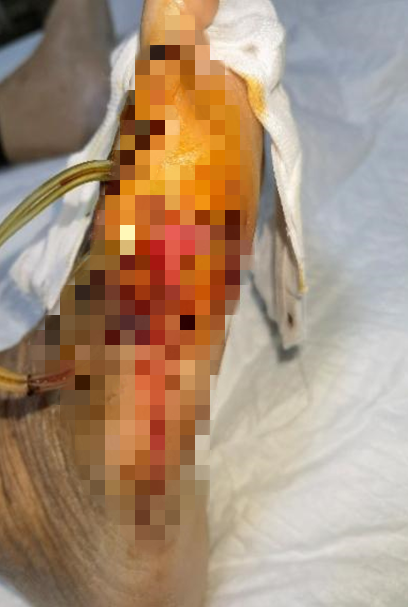
术后第七天右足创面,伤口内可见大量新鲜肉芽组织
即使是普通的非感染型伤口愈合,也很少达到如此的速度,这出乎了所有人的预料。除了伤口快速愈合外,患肢在术后还迅速恢复了痛觉。王阿姨对手术效果十分满意,3周后,她顺利出院。
出院后的第1周,王阿姨再次来到中山七院门诊复查。此时,她的伤口已经全部愈合,完全看不出这只右脚曾经肿胀流脓的模样。
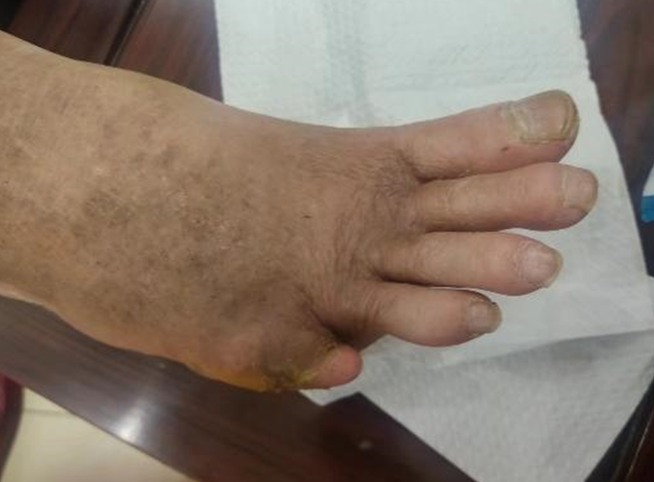
术后门诊复查,右足伤口全部愈合
王东提醒,糖尿病患者如果发现下肢出现了较长时间不愈合的伤口或者脚趾变干、变黑的情况,一定不要掉以轻心,这可能是糖尿病足。
糖尿病足患者如果错过了关键治疗时机,可能导致截肢甚至全身感染,进而影响生命安全。
“治疗这种末梢循环障碍的糖尿病足,我们开展的胫骨骨膜牵张手术是一种创伤小、治疗效果优良的理想治疗方法。”王东表示。

